骨髄バンクとは
骨髄バンクとは、公益財団法人日本骨髄バンクが主体になり、
骨髄移植を必要としている血液難病の患者さんと、患者さんのために骨髄を提供したいという尊い志のある人との橋渡し役を担う組織的な活動のことです。
骨髄バンクの活動は、厚生労働省、日本赤十字社、都道府県、医療機関、ボランティア組織などの多くの関係機関の連携で成り立っています。
なぜ骨髄バンクが必要なのか
わが国では、白血病、再生不良性貧血などの血液難病が、毎年約6,000人もの人に発症しています。
以前は有効な治療法がなく不治の病とされていましたが、骨髄移植という新しい治療法によって治癒が見込めるようになりました。
しかし、この骨髄移植を成功させるためには、患者さんは、自分と同じ白血球の型(HLA型)の人から骨髄液を提供していただかなければなりません。
このHLA型が一致する確率は、同じ両親から遺伝子を受け継いだ兄弟姉妹間で25%。親子の間では、子供は両親双方の遺伝子を受け継いでいるのに二人の親は、お互いに配偶者の遺伝子を持っていませんから、親子間で一致する可能性は極めて乏しく、それ以外の非血縁者では日本人に多い型の人で数百人に一人、そうでなければ数万人に一人と、大変に希なために、個人の力ではドナーを見つけ出す方法がありません。
そのために、広く善意の方々にドナー登録をお願いし、予め白血球の型を調べておいて、登録患者との相互検索により適合する患者さんが見つかったときに、骨髄液を提供していただくためのシステムが骨髄バンクです。
そのように、自分とLHA型が一致する患者さんがいるならば、骨髄液を提供してもよろしいという善意の人に、あらかじめ2ccの採血をして白血球の型の検査をし、コンピュータデータとして登録しておき、適合する患者さんが現れるのをお待ちいただくわけです。
有効ドナー登録者数と非血縁者間移植実施数(2025年12月末現在)
1992年1月から募集を始めた骨髄バンクの有効ドナー登録者は56万5千837人。
ドナー登録者の累計は100万人を超えました。なお、有効ドナー登録者数とは、登録者数から、既に提供された方のほか年齢超過や転居先不明、候補者となって詳しく検査した結果医学的に不適格が判明したなどの理由による登録取り消しを除いた人数です。
一方、骨髄バンクを介した非血縁者間移植実施数は、海外への提供を含めると3万473件になりました。
現在、国内登録患者の約95%に1人以上の適合ドナー候補者が見つかるようになりました。
しかしながら、2025年1年間の移植実施数は、1千55件、これは毎年1千900人前後の新規患者登録数の55%程度に止まっています。また、これまでに3万473人の患者さんに骨髄移植の機会を提供できたとは言え、この間の累計患者登録数は7万2千797人ですから、移植を受けられなかった患者さんの方がはるかに多いのです。
これは、HLA型(白血球の型)が適合したドナー候補者の全ての方が提供者となってくださるのではなく、ご本人には患者救命の強い意思がおありでも、医学的理由でお引取り願うことがあり、他にも仕事を休めない、妊娠・出産・育児、病気の治療中など、やむを得ない理由で辞退されることがあるためです。
残念なことは、引越しの際に住所変更の通知をいただいていないために、せっかくHLA型が一致しても連絡がとれない場合も少なくありません。
その結果、候補者が見つかっても、やむを得ない理由で辞退されたり不適格であったりすると移植に至る確率は低くなり、患者さんにとってはかえってつらい結果となります。そのため、より多くのドナー登録に加え、ドナー休暇制度やドナー助成制度など提供環境の一層の充実が必要です。
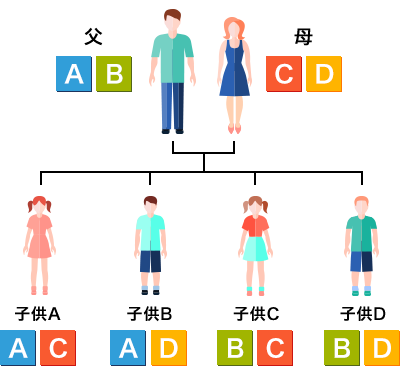
親子間におけるHLA型継承モデル
夫婦から生まれる子供に現れる一対の遺伝子のパターンは、AとC、AとD、BとC、BとD。
どのような遺伝子構成で生まれてくるかは、父母から受け継いで四通りの可能性がある。
だから一致する可能性は25%。四人の兄弟でばらばらかもしれない。
二人の兄弟で同じかもしれない。
骨髄バンク事業のあらまし
-
1.骨髄ドナー登録
ドナー登録を希望する人は、最寄の登録受付機関にて登録します。
日本赤十字社が運営する骨髄データセンターにドナーのLHA型が登録されます。 -
2.移植希望患者登録
骨髄移植を希望する患者さんで、肉親にHLA型の適合者がいない人(事前に肉親の検査をして、見つからなかったという人)は、
主治医を通して、公益財団法人日本骨髄バンクに登録します。肉親の検査をしないで、いきなり骨髄バンクには登録できません。 -
3.ドナー検索
最終的にドナー登録者がドナーになれる可能性は2~3%で、患者が骨髄移植にこぎつけられる可能性は、通算で登録患者の三分の一です。
骨髄バンクがスタートして間もないころは、患者の登録数は現在と同じくらいいましたが、ドナー登録者は極めて少なく、適合者はなかなか得られませんでした。
ドナー登録者が30万人に迫りつつある現在は、患者の半数近くまで上昇していますが、これを通算すると三分の一で、三分の二の患者さんは、
骨髄バンクに登録してドナーを待ちながら間に合わずに亡くなっています。 -
4.ドナー指定/コーディネート開始依頼
検索されたドナー候補者について、コーディネートを開始するか不採用とするかの決定を患者さんの登録責任医師(主治医)が行います。 -
5.ドナー確認検査
ドナー候補者の適格性と提供の意思を確認後、採血(確認検査)を実施します。
この時点でドナーのスクリーニング検査も実施し、ドナー候補者の健康状態の確認を行います。 -
6.ドナー選定
確認検査結果を受けて、ドナー候補者に関して採用(選定)/不採用の決定をします。
ドナー選定以降、患者やドナーの状況によってはコーディネートが途中の段階でも終了(ドナーにはなっていただかずお引取り願う)になることがあります。
患者側に起因する理由としては、複数のドナー候補者があり他の候補者にもっと適合性の高い人がいて、他の人に決めさせていただいた、
治療方針を変更した、などのことがあります。
ドナー候補者側の理由としては、最も多数なのは健康問題です。通常の健康診断ならば健康体だと太鼓判をおされる人でも、患者に骨髄液を提供していただいて良いかとなると、血圧でも糖でも普通の健康診断よりはるかに厳しい基準で判定しますから、本人には健康に自信があってもたいへん多数の候補者が失格になります。
また、確認検査やコーディネートのための医療機関や立会う調整医師は、骨髄バンクの機関・骨髄バンクの職員ではないので、ドナー候補者のご都合も重視しますが、骨髄バンクから委託している病院・医師のもともとの医療・診察業務との兼ね合いがあります。この日時の設定に手間取る候補者は、他に順調にコーディネートの進む候補者がいる場合には、患者はドナーの決定を急いでいますから順調に進む人を優先し、最有力候補者とそれに次ぐ候補者が絞り込まれたならば、日程の決らない候補者にはコーディネートの途中でも確認検査以前でもお引取りいただくことがあります。 -
7.最終同意
第1候補として採用(選定)されたドナー候補者に関して最終的な同意確認に向けて手続きを開始します。
総合判定(最終同意確認)では、ドナーご本人・ドナーのご家族の骨髄提供に関する意思確認および適格性の確認をします。
なお、総合判定には通常、最終同意面談より3日程度の時間を要します。
最終同意面談の結果、この段階に至ってからでもドナーになっていただくことはできないという判定(コーディネートの終了)がなされる事もあります。 -
8.移植準備と移植
選定ドナーの最終同意が確認された時点で、移植担当医師へ移植日に関する連絡をします。移植施設(患者と主治医)・採取施設・決定したドナーそれぞれの都合にあわせて日程を決めます。
骨髄バンクの沿革
| 1970年代 | E.Dトーマス博士(米)が近代的骨髄移植術を確立 |
|---|---|
| 1975(S50)年 | 日本で近代的骨髄移植開始 |
| 1982(S57)年8月 | 日本で最初の非血縁者間骨髄移植実施 |
| 1986(S61)年 | 北海道初の骨髄移植実施 |
| 1987(S62)年 | 京都・東京で患者家族が骨髄バンク設立運動を開始 |
| 1987(S62)年12月 | 全国骨髄バンクの早期実現を進める会(進める会)発足 |
| 1988(S63)年 | フランスで世界初のさい帯血移植実施 |
| 1988(S63)年2月 | 進める会が厚生大臣に骨髄バンク設立を陳情 |
| 1988(S63)年4月 | 日本血液学会等関係5学会が連名で厚生大臣と日本赤十字社社長に骨髄バンク設立要望書を提出 |
| 1989(H元)年9月 | 北海道骨髄バンク推進協議会設立準備会 |
| 1989(H元)年10月 | 名古屋で民間の東海骨髄バンク発足 |
| 1990(H2)年1月 | 厚生省が骨髄移植の評価に関する研究班を設置 |
| 1990(H2)年6月 | 全国骨髄バンク推進連絡協議会発足 |
| 1990(H2)年10月 | 北海道骨髄バンク推進協会発足 |
| 1991(H3)年1月 | 厚生省公衆衛生審議会に骨髄移植対策専門委員会を設置 |
| 1991(H3)年4月 | 北海道骨髄バンク発足 |
| 1991(H3)年12月 | 財団法人骨髄移植推進財団(公的骨髄バンク)設立認可 |
| 1992(H4)年1月 | 日本赤十字社に骨髄データセンターを設置しドナー登録受付・検査を開始 北海道、東海、九州の民間骨髄バンクの登録データを公的骨髄バンクに順次統合 |
| 1992(H4)年9月 | 公的骨髄バンク(=骨髄バンク)によるコーディネート開始 |
| 1993(H5)年1月 | 骨髄バンクを介した日本初の非血縁者間骨髄移植実施 |
| 1994(H6)年5月 | ドナー登録者数5万人到達 |
| 1994(H6)年10月 | 日本初の血縁者間さい帯血移植実施 |
| 1995(H7)年 | 日本初の神奈川さい帯血バンク設立 |
| 1997(H9)年1月 | 骨髄バンクによる骨髄移植1,000例到達 |
| 1997(H9)年2月 | さい帯血バンクを介した日本初の非血縁者間さい帯血移植実施 |
| 1998(H10)年8月 | ドナー登録者数10万人到達 |
| 1999(H11)年8月 | 日本さい帯血バンクネットワーク発足 |
| 2003(H15)年6月 | さい帯血移植1,000例到達 |
| 2003(H15)年8月 | 骨髄移植5,000例到達 |
| 2004(H16)年11月 | ドナー登録者数20万人到達 |
| 2008(H20)年1月 | ドナー登録者数30万人到達 |
| 2008(H20)年12月 | 骨髄移植1万例、さい帯血移植5,000例到達 |
| 2010(H22)年10月 | 骨髄バンクが末梢血幹細胞移植を導入 |
| 2013(H25)年8月 | さい帯血移植1万例到達 |
| 2014(H26)年1月 | 「移植に用いる造血幹細胞の適切な提供の推進に関する法律」施行 |
| 2016(H28)年10月 | 骨髄・末梢血移植2万例到達 |
| 2018(H30)年7月 | 末梢血幹細胞移植500例到達 |
| 2019(H31)年2月 | ドナー登録者数50万人到達 |
| 2020(R2)年8月 | 末梢血幹細胞移植1,000例到達 |
| 2020(R2)年12月 | 骨髄・末梢血移植2万5,000例到達 |
| 2020(R2)年 | コロナ禍により新規ドナー登録者数が全国で激減 |
| 2021(R3)年3月 | さい帯血移植2万例到達 |
| 2021(R3)年12月 | 日本骨髄バンク30周年 |
| 2023(R5)年2月 | 非血縁者間造血幹細胞移植(骨髄移植、末梢血幹細胞移植、さい帯血移植)累計症例が5万例到達 |
| 2025(R7)年5月 | 骨髄バンクドナー登録者数が累計で100万到達 |
| 2025(R7)年10月 | 骨髄バンクを介した非血縁者間骨髄・末梢血幹細胞移植の累計症例数が3万例到達 |
